主動脈瓣膜是負責控制心臟將血液送往主動脈的閘口,主動脈瓣狹窄是最常見的瓣膜疾病,由於是人類退化的自然現象,因此特別好發於老人,根據統計70歲到80歲的老人約有4%的比例,而80歲以上的老人則高達10%有嚴重程度不等的主動脈瓣狹窄。重度主動脈瓣狹窄的病人會有頭暈昏倒,胸痛,心臟衰竭的症狀包括運動耐力下降,呼吸困難,甚至於有猝死的可能。主動脈瓣狹窄為一結構性退化,目前並無任何有效的藥物治療。
主動脈瓣狹窄的治療選擇:
主動脈瓣置換手術為目前惟一有效的治療選項,可延長存活並改善生活品質,傳統外科主動脈瓣置換為標準治療,也已發展很多微創手術治療選項,外科瓣膜包括金屬機械瓣膜及生物組織瓣膜的長期耐用性已被廣泛證實。而在科技的進步下,經導管瓣膜置換術的發展,讓過去許多高風險無法接受傳統外科手術的病人得到良好的治療機會,在大型臨床試驗證實下,部分病人已經可以在恢復更快,傷口更小的治療下達到和傳統外科手術一樣的手術結果,而台灣健保也在2021年初針對部分經研究證實有益的族群開放健保給付100多萬的器材費用。
以下筆者根據美國心臟學會最新治療指引(ACC/AHA Valve Guidelines 2020),針對目前最新主動脈瓣狹窄的治療流程及選擇進行說明。
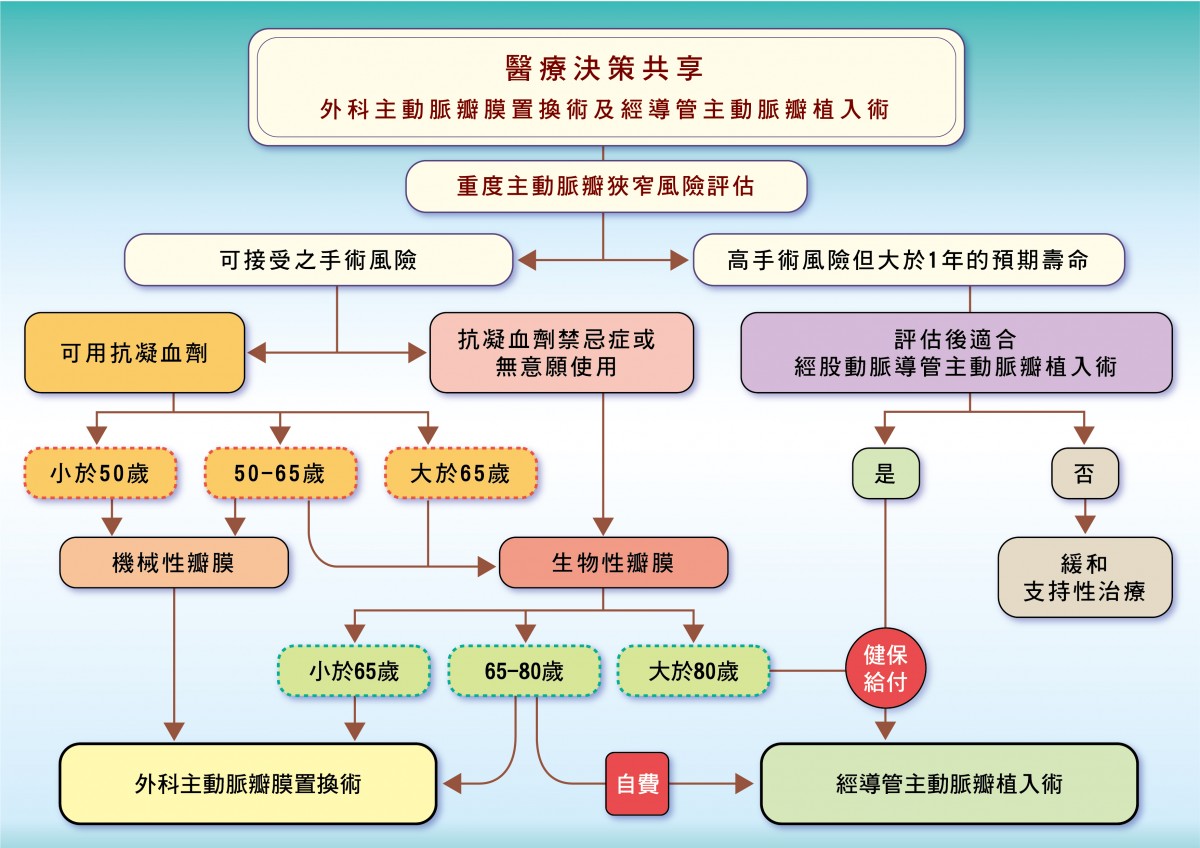
1. 由具備心臟內外科的心臟團隊,確認重度主動脈瓣狹窄的診斷,並共同評估提出治療建議,並由病人作最後的醫療決策。
2. 評估病人手術風險: 包括重要器官衰竭如重度心臟衰竭,洗腎,中風,肝硬化等,以及過去是否已接受心臟手術。如果經醫療團隊評估完為高風險不適合接受傳統外科主動脈瓣置換手術,並經健保審核通過可進行經導管瓣膜置換手術。
3. 經評估為一般手術風險的族群,會進一步依據病人對抗凝血劑的使用意願,以及年紀(以50歲,65歲,80歲分四組)來進行瓣膜選擇的建議。
i. 高齡80歲以上的病人,經健保審核通過建議進行經導管瓣膜置換手術。
ii. 65歲至80歲建議使用外科手術生物瓣膜置換,病人也可依據個人意願使用經導 管瓣膜置換術,但無健保給付需自費。(補充:2021年版歐洲心臟學會治療指引建 議75歲以下病人目前仍以執行外科手術置換優先)
iii. 50歲至65歲病人因餘命較長,建議使用已有長期耐用性證明的外科瓣膜,根據 病人意願選擇生物組織瓣膜和機械金屬瓣膜 由於經導管瓣膜植入手術的進步,使用外科生物組織瓣的病人,在未來如需再次手術,可使用經導管瓣中瓣植入術來降低手術風險,因此目前國際趨勢此族群已較偏向使用生物組織瓣膜,但建議使用耐久性或可擴式瓣膜(需自費)。
iv. 其中50歲以下年輕族群如對抗凝劑無禁忌症(如希望懷孕),建議優先使用機械金屬瓣,可有較佳的長期存活率,主要因為年輕族群病人,生物組織瓣膜退化較快,40歲的病人15年內再手術風險為30%,而20歲病人15年內再手術風險高達50%,而經導管瓣中瓣植入技術並非可以安全而無限制地一再執行。
外科主動脈瓣置換術vs經導管瓣膜置換術如何選擇:
第一例經導管瓣膜於2002年人體試驗植入成功,在過去二十年間,多個大型臨床試驗,針對不同風險族群已驗證經導管瓣膜的安全性和有效性。相較傳統外科治療,經導管瓣膜技術可以降低高危險族群手術死亡率,術後併發症包括中風,術後出血,心房顫動,改善術後疼痛及降低住院天數。然而經導管瓣膜植入技術會增加瓣膜側漏風險造成主動脈瓣逆流,也會增加心臟傳導阻隔需心律調節器的風險,此外也可能增加未來冠狀動脈心導管手術的困難度。而在長期耐用性方面,傳統外科瓣膜已有超過50年的追蹤結果,耐用性及安全性都有大量的臨床資料佐證,特別是金屬機械瓣的耐用性仍然最佳。而經導管瓣膜目前的人體試驗結果僅有5-10年之間,雖然目前追蹤結果良好,但十年以上耐用結果未知,而根據近期文獻報告,在少數不幸因感染或嚴重側漏需進行傳統外科手術的病人,會明顯增加手術風險及困難度。
總結經導管瓣膜的新技術有效改善過去高風險重度主動脈瓣狹窄病人的治療,但根據目前的證據,優先使用於高風險或高齡族群; 而年輕,低手術風險,先天性二瓣型主動脈瓣病人還是優先建議外科主動脈瓣置換術,而大部分病人也可以藉由新技術採用微創小傷口的方式進行,建議病人在專業心臟團隊的協助下,選擇最適合的治療方式。
返回列表主動脈瓣狹窄的治療選擇:
主動脈瓣置換手術為目前惟一有效的治療選項,可延長存活並改善生活品質,傳統外科主動脈瓣置換為標準治療,也已發展很多微創手術治療選項,外科瓣膜包括金屬機械瓣膜及生物組織瓣膜的長期耐用性已被廣泛證實。而在科技的進步下,經導管瓣膜置換術的發展,讓過去許多高風險無法接受傳統外科手術的病人得到良好的治療機會,在大型臨床試驗證實下,部分病人已經可以在恢復更快,傷口更小的治療下達到和傳統外科手術一樣的手術結果,而台灣健保也在2021年初針對部分經研究證實有益的族群開放健保給付100多萬的器材費用。
以下筆者根據美國心臟學會最新治療指引(ACC/AHA Valve Guidelines 2020),針對目前最新主動脈瓣狹窄的治療流程及選擇進行說明。
1. 由具備心臟內外科的心臟團隊,確認重度主動脈瓣狹窄的診斷,並共同評估提出治療建議,並由病人作最後的醫療決策。
2. 評估病人手術風險: 包括重要器官衰竭如重度心臟衰竭,洗腎,中風,肝硬化等,以及過去是否已接受心臟手術。如果經醫療團隊評估完為高風險不適合接受傳統外科主動脈瓣置換手術,並經健保審核通過可進行經導管瓣膜置換手術。
3. 經評估為一般手術風險的族群,會進一步依據病人對抗凝血劑的使用意願,以及年紀(以50歲,65歲,80歲分四組)來進行瓣膜選擇的建議。
i. 高齡80歲以上的病人,經健保審核通過建議進行經導管瓣膜置換手術。
ii. 65歲至80歲建議使用外科手術生物瓣膜置換,病人也可依據個人意願使用經導 管瓣膜置換術,但無健保給付需自費。(補充:2021年版歐洲心臟學會治療指引建 議75歲以下病人目前仍以執行外科手術置換優先)
iii. 50歲至65歲病人因餘命較長,建議使用已有長期耐用性證明的外科瓣膜,根據 病人意願選擇生物組織瓣膜和機械金屬瓣膜 由於經導管瓣膜植入手術的進步,使用外科生物組織瓣的病人,在未來如需再次手術,可使用經導管瓣中瓣植入術來降低手術風險,因此目前國際趨勢此族群已較偏向使用生物組織瓣膜,但建議使用耐久性或可擴式瓣膜(需自費)。
iv. 其中50歲以下年輕族群如對抗凝劑無禁忌症(如希望懷孕),建議優先使用機械金屬瓣,可有較佳的長期存活率,主要因為年輕族群病人,生物組織瓣膜退化較快,40歲的病人15年內再手術風險為30%,而20歲病人15年內再手術風險高達50%,而經導管瓣中瓣植入技術並非可以安全而無限制地一再執行。
外科主動脈瓣置換術vs經導管瓣膜置換術如何選擇:
第一例經導管瓣膜於2002年人體試驗植入成功,在過去二十年間,多個大型臨床試驗,針對不同風險族群已驗證經導管瓣膜的安全性和有效性。相較傳統外科治療,經導管瓣膜技術可以降低高危險族群手術死亡率,術後併發症包括中風,術後出血,心房顫動,改善術後疼痛及降低住院天數。然而經導管瓣膜植入技術會增加瓣膜側漏風險造成主動脈瓣逆流,也會增加心臟傳導阻隔需心律調節器的風險,此外也可能增加未來冠狀動脈心導管手術的困難度。而在長期耐用性方面,傳統外科瓣膜已有超過50年的追蹤結果,耐用性及安全性都有大量的臨床資料佐證,特別是金屬機械瓣的耐用性仍然最佳。而經導管瓣膜目前的人體試驗結果僅有5-10年之間,雖然目前追蹤結果良好,但十年以上耐用結果未知,而根據近期文獻報告,在少數不幸因感染或嚴重側漏需進行傳統外科手術的病人,會明顯增加手術風險及困難度。
總結經導管瓣膜的新技術有效改善過去高風險重度主動脈瓣狹窄病人的治療,但根據目前的證據,優先使用於高風險或高齡族群; 而年輕,低手術風險,先天性二瓣型主動脈瓣病人還是優先建議外科主動脈瓣置換術,而大部分病人也可以藉由新技術採用微創小傷口的方式進行,建議病人在專業心臟團隊的協助下,選擇最適合的治療方式。


